Внутрибольничная инфекция - Hospital-acquired infection
Эта статья поднимает множество проблем. Пожалуйста помоги Улучши это или обсудите эти вопросы на страница обсуждения. (Узнайте, как и когда удалить эти сообщения-шаблоны) (Узнайте, как и когда удалить этот шаблон сообщения)
|
| Нозокомиальная инфекция | |
|---|---|
| Другие имена | HAI (инфекции, связанные со здоровьем) |
 | |
| Загрязненные поверхности увеличивают поперечную передачу | |
| Специальность | Инфекционное заболевание |
А Внутрибольничная инфекция (HAI), также известный как нозокомиальная инфекция, является инфекционное заболевание что приобретено в больница или другой здравоохранение средство. [1] Чтобы подчеркнуть как больничные, так и внебольничные условия, его иногда называют инфекция, связанная со здоровьем (HAI или же HCAI).[2] Такую инфекцию можно получить в больнице, дом престарелых, реабилитационный центр, амбулатория, диагностическая лаборатория или другие клинические учреждения. Инфекция передается восприимчивому пациенту в клинических условиях различными способами. Медицинский персонал также распространяет инфекцию в дополнение к зараженному оборудованию, постельному белью или воздушным каплям. Инфекция может происходить из внешней среды, другого инфицированного пациента, персонала, который может быть инфицирован, или, в некоторых случаях, источник инфекции не может быть определен. В некоторых случаях микроорганизм происходит из собственной микробиоты кожи пациента и становится условно-патогенным после операции или других процедур, нарушающих защитный кожный барьер. Хотя пациент мог заразиться инфекцией через собственную кожу, инфекция по-прежнему считается нозокомиальной, поскольку она развивается в медицинских учреждениях.
В Соединенных Штатах Центры болезней d грибы вместе взятые, вызывают или способствуют 99 000 смертей каждый год.[3] В Европа, где больница опросы были проведены, категория грамотрицательный по оценкам, инфекции являются причиной двух третей из 25 000 смертей ежегодно.[4] Нозокомиальные инфекции могут вызывать тяжелые пневмония и инфекции мочеиспускательный канал, кровоток и другие части тела.[5][6] Отображение многих типов устойчивость к противомикробным препаратам, что может усложнить лечение.
Типы
Организмы
Причина
Передача инфекции
Катетеры для дома недавно были выявлены внутрибольничные инфекции.[8] Для борьбы с этим осложнением используются процедуры, называемые внутрисосудистая антимикробная блокирующая терапия которые могут уменьшить инфекцию, не подверженную воздействию антибиотиков, передающихся с кровью.[9] Введение антибиотиков, в том числе этанола, в катетер (без промывания его в кровоток) снижает образование биопленок.[7]
| Маршрут | Описание |
|---|---|
| Контактная передача | Наиболее важным и частым способом передачи внутрибольничных инфекций является прямой контакт. |
| Капельная передача | Передача происходит, когда капли, содержащие микробы, от инфицированного человека перемещаются на небольшое расстояние по воздуху и оседают на теле пациента; капли образуются от человека-источника, главным образом, при кашле, чихании и разговоре, а также во время выполнения определенных процедур, таких как бронхоскопия. |
| Передача по воздуху | Распространение может происходить либо через воздушно-капельные ядра (остатки мелких частиц {5 мкм или меньше по размеру} испаренных капель, содержащих микроорганизмы, которые остаются взвешенными в воздухе в течение длительных периодов времени) или частиц пыли, содержащих инфекционный агент. Переносимые таким образом микроорганизмы могут широко распространяться воздушными потоками и могут попадать в дыхательные пути восприимчивого хозяина в той же комнате или на большем расстоянии от пациента-источника, в зависимости от факторов окружающей среды; поэтому для предотвращения передачи по воздуху требуются специальные кондиционеры и вентиляция. Микроорганизмы, передающиеся воздушно-капельным путем, включают: Легионелла, Микобактерии туберкулеза и рубеола и ветряная оспа вирусы. |
| Обычная трансмиссия автомобиля | Это относится к микроорганизмам, передаваемым хозяину через зараженные предметы, такие как еда, вода, лекарства, устройства и оборудование. |
| Векторная передача | Это происходит, когда такие переносчики, как комары, мухи, крысы и другие паразиты, передают микроорганизмы. |
Контактная передача делится на две подгруппы: передача при прямом контакте и передача при косвенном контакте.
| Маршрут | Описание |
|---|---|
| Прямая контактная передача | Это включает в себя прямой контакт поверхности тела с поверхностью тела и физический перенос микроорганизмов между восприимчивым хозяином и инфицированным или колонизированным человеком, например, когда человек переворачивает пациента, принимает ванну или выполняет другие действия. уход за пациентом деятельность, требующая прямого личного контакта. Прямая передача инфекции также может происходить между двумя пациентами, один из которых является источником инфекционных микроорганизмов, а другой - восприимчивым хозяином. |
| Непрямой контакт передачи | Это включает в себя контакт восприимчивого хозяина с зараженным промежуточным объектом, обычно неодушевленным, таким как загрязненные инструменты, иглы, или повязки, или загрязненные перчатки, которые не меняются между пациентами. Кроме того, неправильное использование шприцев для промывки солевым раствором, флаконов и пакетов было причастно к передаче заболеваний в США, даже когда работники здравоохранения имели доступ к перчаткам, одноразовым иглам, внутривенным устройствам и промывкам.[10] |
Профилактика

Борьба с внутрибольничной инфекцией заключается в реализации QA /КК меры по здравоохранение секторов, и управление на основе фактов может быть осуществимым подходом. Для пациентов с вентиляторной или внутрибольничной пневмонией, контроль и наблюдение в больнице качество воздуха в помещении должно быть в повестке дня руководства,[11] тогда как для нозокомиального ротавирус инфекция, а гигиена рук протокол должен быть соблюден.[12][13][14]
Чтобы уменьшить HAI, штат Мэриленд внедрил Программу условий, приобретенных в больницах Мэриленда, которая предусматривает финансовые вознаграждения и штрафы для отдельных больниц в зависимости от их способности избегать HAI. Адаптация политики оплаты услуг Центров Medicare и Medicaid приводит к тому, что плохо работающие больницы теряют до 3% своих стационарных доходов, в то время как больницы, которые могут избежать HAI, могут получать до 3% вознаграждений. В течение первых двух лет программы частота осложнений снизилась на 15,26% по всем состояниям, приобретенным в больницах, отслеживаемых государством (включая те, которые не покрываются программой), с уровня осложнений с поправкой на риск в 2,38 на 1000 человек в 2009 году до уровня 2,02 в 2011 году. Снижение на 15,26% означает экономию более 100 миллионов долларов для системы здравоохранения в Мэриленде, причем наибольшая экономия достигается за счет предотвращения инфекций мочевыводящих путей, сепсис и другие тяжелые инфекции, и пневмония и другие легочные инфекции. Если бы аналогичные результаты могли быть достигнуты в масштабах всей страны, программа Medicare сэкономила бы примерно 1,3 миллиарда долларов за 2 года, в то время как система здравоохранения США в целом сэкономила бы 5,3 миллиарда долларов.[15]
В больницах есть санитарные протоколы относительно униформа, оборудование стерилизация, мытье и другие меры профилактики. Тщательный мытье рук и / или использование спирт втирает всем медицинским персоналом до и после каждого контакта с пациентом - один из наиболее эффективных способов борьбы с внутрибольничными инфекциями.[16] Более осторожное использование противомикробный агенты, такие как антибиотики, также считается жизненно важным.[17] Поскольку многие внутрибольничные инфекции, такие как MRSA, Clostridium Difficile и MSSA, вызваны нарушением этих протоколов, больные пациенты часто подают иск о медицинской халатности против рассматриваемой больницы. [18]
Несмотря на правила санитарии, пациенты не могут быть полностью изолированы от инфекционных агентов. Кроме того, пациентам часто назначают антибиотики и другие противомикробные препараты для лечения болезни; это может увеличить давление отбора для появления устойчивых штаммов.[19]
Стерилизация
Стерилизация - это не просто дезинфекция. Он убивает все микроорганизмы на оборудовании и поверхностях за счет воздействия химикатов, ионизирующего излучения, сухого тепла или пара под давлением. В последнее время стерилизация одноразовых имплантатов паром подвергалась сомнению американскими исследователями, обнаружившими загрязняющие вещества и бактерии на одноразовых имплантатах, которые повторно подвергались массовой переработке перед операцией. Они предложили использовать гамма-стерилизацию имплантатов и предоставить имплантаты в единой готовой к использованию упаковке, чтобы избежать повторной обработки больших имплантатов для каждой операции. Аналогичное беспокойство было высказано Министерством здравоохранения Шотландии более десяти лет назад, и в результате шотландские больницы перешли от стерилизации паром объемных имплантатов к гамма-стерилизации индивидуально упакованных имплантатов. Заявление подано авторитетным исследователем в области здравоохранения. Аакаш Агарвал запретить паровую стерилизацию имплантатов в США, потребовав от FDA перехода на одноразовую гамма-стерилизацию одноразовых имплантатов.[20][21][22][23]
Изоляция
Изоляция - это выполнение мер предосторожности, направленных на предотвращение передачи микроорганизмов обычными путями в больницах. (Видеть Универсальные меры предосторожности и Меры предосторожности при передаче.) Поскольку факторы возбудителя и хозяина сложнее контролировать, прерывание передачи микроорганизмов направлено в первую очередь на передачу, например, изоляция инфекционных больных в специальных больницах и изоляция пациентов с инфицированными ранами в специальных помещениях, а также изоляция пациентов, перенесших трансплантацию суставов, в специальных больницах. номера.
Мытье рук
Мытье рук часто называют самой важной мерой по снижению рисков передачи кожные микроорганизмы от одного человека к другому или от одного сайта к другому у одного и того же пациента. Как можно быстрее и тщательнее мыть руки между контактами с пациентом и после контакта с кровь, телесные жидкости, выделения, выделения, а также зараженное ими оборудование или изделия являются важным компонентом мер инфекционного контроля и изоляции. Распространение внутрибольничных инфекций среди пациентов с ослабленным иммунитетом почти в 40% случаев связано с заражением рук медицинских работников и является серьезной проблемой в современных больницах. Наилучший способ решения этой проблемы для рабочих - соблюдение правил гигиены рук; Вот почему в 2005 году ВОЗ запустила ГЛОБАЛЬНЫЙ вызов безопасности пациентов.[24]В руках медицинских работников могут присутствовать две категории микроорганизмов: временная флора и резидентная флора. Первый представлен микроорганизмами, взятыми рабочими из окружающей среды, и содержащиеся в нем бактерии способны выживать на коже человека, а иногда и расти. Вторая группа - это постоянные микроорганизмы, обитающие на поверхности кожи (на роговом слое или непосредственно под ним). Они способны выжить на коже человека и свободно расти на ней. У них низкая патогенность и уровень инфицирования, и они создают своего рода защиту от колонизации другими, более патогенными бактериями. Кожа рабочих заселена 3,9 х 104 - 4,6 х 106 КОЕ / см2. Микробы, составляющие резидентную флору: Эпидермальный стафилококк, S. hominis, и Микрококус, Propionibacterium, Corynebacterium, Dermobacterium, и Питоспорум spp., а временные организмы S. aureus, и Клебсиелла пневмонии, и Ацинетобактер, Энтеробактер и Candida виды Целью гигиены рук является устранение преходящей микрофлоры путем тщательного и правильного мытья рук с использованием различных видов мыла (обычного и антисептического) и гелей на спиртовой основе. Основные проблемы, встречающиеся в практике гигиены рук, связаны с отсутствием доступных раковин и трудоемким мытьем рук. Простым способом решения этой проблемы может быть использование средств для протирания рук на спиртовой основе, поскольку их наносят быстрее, чем правильное мытье рук.[25]
Было также показано, что улучшение мытья рук пациентами снижает частоту внутрибольничных инфекций. Прикованные к постели пациенты часто не имеют достаточного доступа для мытья рук во время еды или после прикосновения к поверхностям или обращению с отходами, такими как салфетки. Подчеркнув важность мытья рук и предоставив дезинфицирующий гель или салфетки в пределах досягаемости кровати, медсестры смогли напрямую снизить уровень инфицирования. Исследование, опубликованное в 2017 году, продемонстрировало это, улучшив обучение пациентов как правильной процедуре мытья рук, так и важному времени для использования дезинфицирующего средства, и успешно снизило количество энтерококков и S. aureus.[26]
Все посетители должны следовать тем же процедурам, что и персонал больницы, чтобы адекватно контролировать распространение инфекций. Более того, инфекции с множественной лекарственной устойчивостью могут покинуть больницу и стать частью общества. Флора если не будут предприняты шаги для остановки этой передачи.
Неясно, влияет ли лак или кольца на уровень инфицирования хирургических ран.[27]
Перчатки
Помимо мытья рук, перчатки играют важную роль в снижении риска передачи микроорганизмов. В больницах перчатки носят по трем важным причинам. Во-первых, их надевают, чтобы обеспечить защитный барьер для персонала, предотвращая крупномасштабное загрязнение рук при контакте с кровью, биологическими жидкостями, секретами, экскрементами, слизистыми оболочками и поврежденной кожей. В Соединенных Штатах Управление по охране труда требует ношения перчаток, чтобы снизить риск патоген, передающийся с кровью инфекции.[28] Во-вторых, перчатки носят, чтобы уменьшить вероятность того, что микроорганизмы, присутствующие на руках персонала, будут переданы пациентам во время инвазивных или других процедур по уходу за пациентом, которые включают прикосновение к слизистым оболочкам пациента и неповрежденной коже. В-третьих, их носят, чтобы снизить вероятность заражения рук персонала микроорганизмами от пациента или фомит могут передавать эти микроорганизмы другому пациенту. В этой ситуации перчатки необходимо менять между контактами с пациентом, а руки следует мыть после снятия перчаток.
Ношение перчаток не отменяет необходимости мыть руки из-за возможности загрязнения при замене перчаток или повреждения перчатки. Врачи, использующие одни и те же перчатки при проведении операций с несколькими пациентами, представляют опасность для инфекционного контроля.[29] Кроме того, перчатки загрязняются во время подготовки операционного поля и последнего многоцентровое клиническое исследование во главе с Аакаш Агарвал и его группа исследователей показали, что имплантаты должны быть защищены внутри стерильного поля, чтобы избежать прямого контакта между перчатками и имплантируемым устройством. Этот метод защиты имплантатов во время операции позволяет избежать передачи бактерий с перчаток, воздуха и загрязненных поверхностей пациентам (через имплантаты в качестве переносчиков).[30][31][32][33][34]
Санация поверхностей
Дезинфекция поверхностей является частью внутрибольничной инфекции в медицинских учреждениях. Современные методы дезинфекции, такие как Невоспламеняющиеся пары спирта в системах с диоксидом углерода были эффективны против гастроэнтерита, MRSA и возбудителей гриппа. Использование пероксид водорода Клинически доказано, что пар снижает частоту инфицирования и риск заражения. Перекись водорода эффективна против эндоспорообразующих бактерий, таких как Clostridium difficile, где алкоголь оказался неэффективным.[35][неосновной источник необходим ] Устройства для очистки ультрафиолетом могут также использоваться для дезинфекции комнат пациентов, инфицированных Clostridium difficile или MRSA после выписки.[36][неосновной источник необходим ]
Антимикробные поверхности
Микроорганизмы известно, что они выживают на неодушевленных поверхностях, «соприкасающихся» в течение длительного времени.[37] Это может быть особенно неприятно в больницах, где пациенты с иммунодефициты имеют повышенный риск заражения внутрибольничными инфекциями.
Сенсорные поверхности, обычно встречающиеся в больничных палатах, такие как поручни, кнопки вызова, сенсорные панели, стулья, дверные ручки, переключатели света, поручни, стержни для внутривенных инъекций, диспенсеры (спиртовой гель, бумажное полотенце, мыло), тележки для перевязки, а также прилавок и столешницы, как известно, загрязнены Стафилококк, MRSA (один из самых вирулентных штаммов устойчивых к антибиотикам бактерий) и устойчивый к ванкомицину Энтерококк (VRE).[38] Объекты в непосредственной близости от пациентов имеют самые высокие уровни MRSA и VRE. Вот почему сенсорные поверхности в больничных палатах могут служить источниками или резервуарами для распространения бактерий от рук медицинских работников и посетителей к пациентам.
Ряд соединений может снизить риск роста бактерий на поверхностях, в том числе: медь, серебро, и бактерициды.[39]
Был проведен ряд исследований, оценивающих использование бесконтактных систем очистки, особенно использование ультрафиолетовых C-устройств. Один обзор был безрезультатным из-за отсутствия доказательств или их низкого качества.[40] В других обзорах были обнаружены некоторые доказательства их эффективности, а количество свидетельств их растет.[41][42]
Уход
Двумя видами бактерий, которые с наибольшей вероятностью заразят пациентов, являются: грамположительный штаммы метициллин-устойчивый Золотистый стафилококк (MRSA) и грамотрицательный Acinetobacter baumannii. В то время как доступны антибиотики для лечения заболеваний, вызванных MRSA, мало эффективных препаратов для лечения Acinetobacter. Acinetobacter бактерии развиваются и становятся невосприимчивыми к существующим антибиотикам, поэтому во многих случаях полимиксин необходимо использовать антибактериальные препараты. "Во многих отношениях это намного хуже, чем MRSA", - сказал специалист Кейс Вестерн Резервный университет.[43]
Еще одно растущее заболевание, особенно распространенное в Нью-Йорк больниц, является лекарственно-устойчивым, грамотрицательным Клебсиелла пневмонии. По оценкам, более 20% Клебсиелла инфекции в Бруклин больницы «теперь устойчивы практически ко всем современным антибиотикам, и эти супербактерии распространяются по всему миру».[43]
Бактерии, классифицированные как грамотрицательные из-за их реакции на Окраска по Граму тест, может вызвать серьезные пневмония и инфекции мочеиспускательный канал, кровоток и другие части тела. Их клеточная структура делает их более трудными для борьбы с антибиотиками, чем грамположительные организмы, такие как MRSA. В некоторых случаях устойчивость к антибиотикам распространяется на грамотрицательные бактерии, которые могут заразить людей вне больницы. «Для грамположительных нам нужны лучшие лекарства; для грамотрицательных нам нужны любые лекарства», - сказал доктор Брэд Спеллберг, специалист по инфекционным заболеваниям в Медицинский центр Harbour-UCLA, а автор Растущая чума, книга о лекарственно-устойчивых патогенах.[43]
Внутрибольничная пневмония (HAP) является второй по распространенности внутрибольничной инфекцией и составляет примерно четверть всех инфекций в отделениях интенсивной терапии (ICU).[44] HAP, или нозокомиальная пневмония, представляет собой инфекцию нижних дыхательных путей, которая не инкубировалась во время госпитализации и клинически проявляется через 2 или более дней после госпитализации.[45] Пневмония, связанная с искусственной вентиляцией легких (ВАП), определяется как ГАП у пациентов, получающих ИВЛ. Частота ВАП составляет 10-30% среди пациентов, которым требуется ИВЛ более 48 часов.[46] Стандартный протокол лечения основан на точных постановках диагноза, микробиологическом подтверждении ВАП и назначении имипенема плюс ципрофлоксацин в качестве начального эмпирического лечения антибиотиками.[47]
Считается, что треть внутрибольничных инфекций можно предотвратить. По оценкам CDC, 2 миллиона человек в Соединенных Штатах ежегодно заражаются внутрибольничными инфекциями, что приводит к 99 000 смертей.[48] Наиболее частые нозокомиальные инфекции: мочеиспускательный канал, хирургическое поле и различные пневмонии.[49]
Альтернативным лечением локализованных инфекций является использование ультрафиолетового излучения C.[50]
Эпидемиология
Используемые методы различаются от страны к стране (используемые определения, тип охватываемых внутрибольничных инфекций, обследованные медицинские учреждения, включение или исключение завозных инфекций и т. Д.), Поэтому международные сравнения уровней внутрибольничных инфекций должны проводиться с особой осторожностью.
Бельгия
В Бельгии распространенность нозокомиальных инфекций составляет около 6,2%. Ежегодно около 125 500 пациентов инфицируются внутрибольничной инфекцией, что приводит к почти 3000 смертельным исходам. Дополнительные расходы на медицинское страхование оцениваются примерно в 400 миллионов евро в год.[51]
Франция
Оценки колебались от 6,7% в 1990 г. до 7,4% (пациенты могут иметь несколько инфекций).[52] На национальном уровне распространенность среди пациентов в медицинских учреждениях составляла 6,7% в 1996 г.[53] 5,9% в 2001 г.[54] и 5,0% в 2006 году.[55] Уровень внутрибольничных инфекций составлял 7,6% в 1996 г., 6,4% в 2001 г. и 5,4% в 2006 г.
В 2006 г. наиболее распространенными сайтами заражения были инфекция мочеиспускательного канала (30,3%), пневмопатия (14,7%), инфекции места операции (14,2%). Инфекции кожа и слизистая оболочка (10,2%), другие респираторные инфекции (6,8%) и бактериальные инфекции / заражение крови (6,4%).[56] Показатели среди взрослых пациентов в интенсивная терапия составляли 13,5% в 2004 г., 14,6% в 2005 г., 14,1% в 2006 г. и 14,4% в 2007 г.[57]
По оценкам, внутрибольничные инфекции заставляют пациентов оставаться в больнице еще четыре-пять дней. Примерно в 2004–2005 годах около 9000 человек ежегодно умирали от внутрибольничной инфекции, из которых около 4200 выжили бы без этой инфекции.[58]
Финляндия
В 2005 г. частота составила 8,5% больных.[59]
Италия
По оценкам, с 2000 года уровень инфицирования составляет около 6,7%, то есть от 450 000 до 700 000 пациентов, что стало причиной от 4500 до 7 000 смертей.[60] Обследование в Ломбардии выявило 4,9% пациентов в 2000 году.[61]
Швейцария
Оценки колеблются от 2 до 14%.[62] Согласно общенациональному опросу, в 2004 году показатель составил 7,2%.[63]
объединенное Королевство
В 2012 г. Агентство по охране здоровья сообщила, что уровень распространенности ИСМП в Англии составлял 6,4% в 2011 году по сравнению с 8,2% в 2006 году.[64] с дыхательные пути, мочеиспускательный канал и инфекции области хирургического вмешательства сообщалось о наиболее распространенных типах ИСМП.[64] В 2018 году сообщалось, что внутрибольничные инфекции выросли с 5972 в 2008 году до 48815 в 2017 году. [65]
Соединенные Штаты
В Центры по контролю и профилактике заболеваний (CDC) оценивает примерно 1,7 миллиона связанных с больницей инфекций от всех типов бактерий вместе, вызывающих или способствующих 99 000 смертей ежегодно.[66] По другим оценкам, заражаются 10%, или 2 миллиона пациентов в год, а ежегодные затраты варьируются от 4,5 до 11 миллиардов долларов.[67] В США наиболее частым типом инфекций в больницах является инфекция мочевыводящих путей (36%), за которой следуют инфекция области хирургического вмешательства (20%), а также инфекция кровотока и пневмония (обе 11%).[43][нуждается в обновлении ]
История
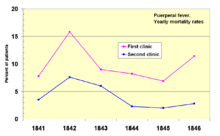
В 1841 г. Игнац Земмельвейс, венгр акушер работал в венском роддоме. Он был «шокирован» уровнем смертности женщин, у которых развились послеродовая лихорадка. Он задокументировал, что смертность была в три раза выше в палате, где студенты-медики рожали младенцев, чем в соседней палате, в которой работали акушерство студенты.[68] Студенты-медики также обычно работали с трупы. Он сравнил темпы заражения с аналогичной больницей в Дублин, Ирландия и выдвинутый что это студенты-медики каким-то образом заражали женщин после родов. Он ввел обязательные мытье рук в мае 1847 г., и уровень заражения резко упал. Луи Пастер предложил микробную теорию болезней и начал свою работу над холерой в 1865 году, определив, что это микроорганизмы которые были связаны с болезнь.[69][70]
Смотрите также
- Занавес кабины
- ЭСКАПЕ
- Инфекционный контроль
- Ятрогенез
- NAV-CO2
- Фототерапия
- Стандартные рабочие процедуры санитарии
Рекомендации
- ^ Розенталь В.Д. и соавт. (2012). Отчет Международного консорциума по контролю за внутрибольничными инфекциями (INICC), сводка данных по 36 странам за 2004-2009 гг. В: Am J Infect Control; 40 (5): 396-407. https://doi.org/10.1016/j.ajic.2011.05.020
- ^ "Данные и статистика HAI | HAI | CDC". cdc.gov. 2018-01-10. Получено 2018-01-13.
- ^ Клевенс, Р. Монина; Эдвардс, Джонатан Р .; Richards, Chesley L .; Horan, Teresa C .; Гейнес, Роберт П.; Pollock, Daniel A .; Кардо, Дениз М. (2007). "Оценка связанных со здравоохранением инфекций и смертей в больницах США, 2002 г.". Отчеты общественного здравоохранения. 122 (2): 160–166. Дои:10.1177/003335490712200205. ЧВК 1820440. PMID 17357358.
- ^ Поллак, Эндрю (26 февраля 2010 г.). «Врачи борются за лечение грамотрицательных бактериальных инфекций». Нью-Йорк Таймс. ISSN 0362-4331. Получено 2019-11-15.
- ^ Берк А Кунья (30 июля 2018 г.). Джон Л. Бруш (ред.). «Госпитальная пневмония (нозокомиальная пневмония) и пневмония, связанная с искусственной вентиляцией легких: обзор, патофизиология, этиология». Веб-пейзаж.
- ^ Су, Линь-Хуэй; Оу, Джонатан Т .; Лей, Се-Шонг; Чанг, Пинг-Чернг; Чиу, Юэ-Пи; Чиа, Цзюй-Синь; Куо, Ань-Цзин; Чиу, Чэн-Сунь; Чу, Чиших (01.10.2003). «Расширенная эпидемия внутрибольничных инфекций мочевыводящих путей, вызванных Serratia marcescens». Журнал клинической микробиологии. 41 (10): 4726–4732. Дои:10.1128 / JCM.41.10.4726-4732.2003. ISSN 0095-1137. ЧВК 254321. PMID 14532211.
- ^ а б c d е ж Акбари, Фрешта; Кьеллеруп, Birthe (2015). «Устранение инфекций кровотока, связанных с биопленкой Candida albicans во внутрисосудистых катетерах». Патогены. 4 (3): 457–469. Дои:10.3390 / pathogens4030457. ISSN 2076-0817. ЧВК 4584267. PMID 26131615.
- ^ «Катетер-ассоциированные инфекции мочевыводящих путей (CAUTI) | HAI | CDC». cdc.gov. 2017-07-19. Получено 2018-01-13.
- ^ Justo, JA; Книжный магазин, ПБ (2014). «Антибактериальная блокирующая терапия: обзор техники и логистических проблем». Инфекция и лекарственная устойчивость. 7: 343–63. Дои:10.2147 / IDR.S51388. ЧВК 4271721. PMID 25548523.
- ^ Джейн С.К., Персо Д., Перл ТМ и др. (Июль 2005 г.). «Нозокомиальная малярия и промывание солевым раствором». Возникновение инфекции. Dis. 11 (7): 1097–9. Дои:10.3201 / eid1107.050092. ЧВК 3371795. PMID 16022788.
- ^ Леунг М., Чан А.Х. (март 2006 г.). «Контроль и управление качеством воздуха в больничных помещениях». Med. Sci. Монит. 12 (3): SR17–23. PMID 16501436.
- ^ Чан П.С., Хуанг Л.М., Линь Х.С. и др. (Апрель 2007 г.). «Борьба со вспышкой устойчивых к лекарствам Acinetobacter baumannii колонизация и инфицирование в неонатальном отделении интенсивной терапии ». Инфекционный контроль Hosp Epidemiol. 28 (4): 423–9. Дои:10.1086/513120. PMID 17385148.
- ^ Трауб-Даргац Дж. Л., Виз Дж. С., Руссо Дж. Д., Дуновска М., Морли П. С., Даргац Д. А. (июль 2006 г.). «Пилотное исследование по оценке 3 гигиенических протоколов по снижению бактериальной нагрузки на руки ветеринарного персонала, выполняющего плановые медицинские осмотры лошадей». Может. Вет. J. 47 (7): 671–6. ЧВК 1482439. PMID 16898109.
- ^ Кац JD (сентябрь 2004 г.). «Мытье рук и дезинфекция рук: больше, чем научила вас мама». Anesthesiol Clin Северная Америка. 22 (3): 457–71, vi. Дои:10.1016 / j.atc.2004.04.002. PMID 15325713.
- ^ «Финансовые стимулы для всех плательщиков по всему штату значительно снижают условия, приобретаемые в больницах в больницах Мэриленда». Агентство медицинских исследований и качества. 2013-07-03. Получено 2013-07-06.
- ^ McBryde ES, Bradley LC, Whitby M, McElwain DL (октябрь 2004 г.). «Исследование контактной передачи метициллин-устойчивого Staphylococcus aureus». J. Hosp. Заразить. 58 (2): 104–8. Дои:10.1016 / j.jhin.2004.06.010. PMID 15474180.
- ^ Лаутенбах Э (2001). "Глава 14. Влияние изменений в практике использования антибиотиков на нозокомиальные инфекции и устойчивость к противомикробным препаратам—Clostridium difficile и устойчивый к ванкомицину энтерококк (VRE) ». В Марковиц AJ (ред.). Повышение безопасности здравоохранения: критический анализ практики обеспечения безопасности пациентов. Агентство медицинских исследований и качества.
- ^ "Заявления о халатности в больнице". PatientClaimLine.com. Получено 2019-08-21.
- ^ Колар, М .; Urbánek, K .; Латал, Т. (май 2001 г.). «Селективное давление антибиотиков и развитие резистентности бактерий». Международный журнал противомикробных агентов. 17 (5): 357–363. Дои:10.1016 / S0924-8579 (01) 00317-X. ISSN 0924-8579. PMID 11337221.
- ^ «Различные методы стерилизации медицинского оборудования». Гибралтарские лаборатории. 2013-05-31. Получено 2018-12-06.
- ^ «11 расследований: хирургические имплантаты вызывают опасения по поводу загрязнения». wtol.com. Получено 2020-07-28.
- ^ «Запрет« повторной обработки »винтов для спинальной хирургии, говорят эксперты». Medscape. Получено 2020-07-28.
- ^ Хадсон, Джоселин (16.01.2019). «Запрещено в США: петиция призывает FDA запретить репроцессированные транспедикулярные винты». Spinal News International. Получено 2020-07-28.
- ^ Всемирный альянс за безопасность пациентов. Рекомендации ВОЗ по гигиене рук при оказании медицинской помощи. http://www.who.int/rpc/guidelines/9789241597906/en/. 2009
- ^ Hugonnet S, Perneger TV, Pittet D. Средство для рук на спиртовой основе улучшает соблюдение гигиены рук в отделениях интенсивной терапии. Arch Intern med 2002; 162: 1037-1043.
- ^ Хэверстик, Стейси; Гудрич, Кара; Фриман, Реги; Джеймс, Шандра; Куллар, Раджкиран; Аренс, Мелисса (июнь 2017 г.). "Мытье рук пациентов и уменьшение инфицирования, перенесенного в больнице". Медсестра интенсивной терапии. 37 (3): e1 – e8. Дои:10,4037 / ccn2017694. PMID 28572111.
- ^ Эроусмит, Вирджиния; Тейлор, Р. (4 августа 2014 г.). «Удаление лака и колец с пальцев для предотвращения хирургической инфекции». Кокрановская база данных систематических обзоров (8): CD003325. Дои:10.1002 / 14651858.CD003325.pub3. ЧВК 7163182. PMID 25089848.
- ^ «Профессиональное воздействие патогенов, передающихся с кровью; травмы от укола иглой и другими острыми предметами; окончательное правило. - 66: 5317-5325». Osha.gov. Получено 2011-07-11.
- ^ Остервейл, Нил (19 июня 2016 г.). «Бактерии могут сохраняться на перчатках и переноситься на поверхность». Medscape.
- ^ willdate (2020-06-05). «Техника работы с транспедикулярными винтами» приводит к их загрязнению"". Spinal News International. Получено 2020-07-29.
- ^ Маршалл, Сьюзи (14.09.2018). «Хирурги призывают к двухэтапному процессу асептики и запрету повторного использования транспедикулярных винтов». Spinal News International. Получено 2020-07-29.
- ^ Агарвал, Аакаш; Кандидат наук; Ан, Нил; MD; Ван, Джеффри С .; MD. «Обработка транспедикулярных винтов и их экспонирование в стерильном поле приводит к инфекции в хирургии позвоночника». ПозвоночникВселенная. Получено 2020-07-29.
- ^ «Самое сложное решение, которое должен принять хирург-позвоночник | Ортопедия на этой неделе - Часть 2». ryortho.com. Получено 2020-07-29.
- ^ «Действительно ли ваши стерильные имплантаты стерильны? | Ортопедия на этой неделе». ryortho.com. Получено 2020-07-29.
- ^ Otter JA, French GL (январь 2009 г.). «Выживание внутрибольничных бактерий и спор на поверхностях и инактивация парами перекиси водорода». J. Clin. Микробиол. 47 (1): 205–7. Дои:10.1128 / JCM.02004-08. ЧВК 2620839. PMID 18971364.
- ^ «Эффективная обратная связь, устройство для ультрафиолетовой очистки и специальная бригада по уборке значительно улучшают уборку помещений, снижают вероятность распространения обычных опасных инфекций». Агентство медицинских исследований и качества. 2014-01-15. Получено 2014-01-20.
- ^ Уилкс, С.А., Михелс, Х., Кивил, С.В., 2005, Выживание Escherichia Coli O157 на различных металлических поверхностях, Международный журнал пищевой микробиологии, Vol. 105. С. 445–454. и Michels, H.T. (2006), Антимикробные характеристики меди, Новости стандартизации ASTM, октябрь, стр. 28-31.
- ^ Клинические испытания, финансируемые Министерством обороны США, представленные на Международной конференции по противомикробным препаратам и химиотерапии (ICAAC) в Вашингтоне, округ Колумбия, 28 октября 2008 г.
- ^ Вебер, диджей; Рутала, Вашингтон (май 2013 г.). «Самостоятельная дезинфекция поверхностей: обзор текущих методологий и перспективы на будущее». Американский журнал инфекционного контроля. 41 (5 Прил.): S31-5. Дои:10.1016 / j.ajic.2012.12.005. PMID 23622745.
- ^ "Портативные устройства для дезинфекции поверхности ультрафиолетовым светом для профилактики инфекций, приобретенных в больницах: оценка технологий здравоохранения". Серия оценок технологий здравоохранения Онтарио. 18 (1): 1–73. 2018. ЧВК 5824029. PMID 29487629.
- ^ Вебер, диджей; Канамори, H; Рутала, Вашингтон (август 2016 г.). "'Технологии No Touch для обеззараживания окружающей среды: фокус на ультрафиолетовые устройства и системы перекиси водорода ». Современное мнение об инфекционных заболеваниях. 29 (4): 424–31. Дои:10.1097 / QCO.0000000000000284. PMID 27257798.
- ^ Вебер, диджей; Рутала, Вашингтон; Андерсон, диджей; Чен, LF; Sickbert-Bennett, EE; Бойс, Дж. М. (2 мая 2016 г.). «Эффективность ультрафиолетовых устройств и систем перекиси водорода для дезактивации терминальных помещений: в центре внимания клинические испытания». Американский журнал инфекционного контроля. 44 (5 Прил.): E77-84. Дои:10.1016 / j.ajic.2015.11.015. ЧВК 7132689. PMID 27131140.
- ^ а б c d Поллак, Эндрю. «Растущая угроза инфекций, не поддающихся лечению антибиотиками» New York Times, 27 февраля 2010 г.
- ^ Антони Торрес, Микель Феррер, Жоан Рамон Бадиа, Рекомендации по лечению и результаты госпитальной и связанной с искусственной вентиляцией легких пневмонии, Клинические инфекционные заболевания, Том 51, Дополнение к выпуску_1, январь-февраль 1988 г., страницы S48 – S53, https://doi.org/10.1086/653049
- ^ https://emedicine.medscape.com/article/234753-overview
- ^ Торрес А., Эвиг С., Лоде Х, Карлет Дж. Определение, лечение и профилактика внутрибольничной пневмонии: европейская перспектива, Intensive Care Med, 2009, том. 35 (стр. 9-29)
- ^ Ибрагим Э. Х., Уорд С., Шерман Г., Шайфф Р., Фрейзер В. Дж., Коллеф М. Х. Опыт работы с клиническими рекомендациями по лечению вентилятор-ассоциированной пневмонии, Crit Care Med, 2001, т. 29 (стр. 1109-1115)
- ^ «99 000 американцев умирают от инфекций, полученных в результате медицинских мероприятий». 2013-07-26.
- ^ Клевенс Р.М., Эдвардс Дж. Р., Ричардс С. Л. и др. (2007). «Оценка связанных со здравоохранением инфекций и смертей в больницах США, 2002 г.». Представитель общественного здравоохранения. 122 (2): 160–6. Дои:10.1177/003335490712200205. ЧВК 1820440. PMID 17357358.
- ^ Дай, Т; Vrahas, MS; Мюррей, СК; Хэмблин, MR (февраль 2012 г.). «Облучение ультрафиолетом C: альтернативный противомикробный подход к локализованным инфекциям?». Экспертный обзор противоинфекционной терапии. 10 (2): 185–95. Дои:10.1586 / eri.11.166. ЧВК 3292282. PMID 22339192.
- ^ Federaal Kenniscentrum voor de Gezondheidszorg (2009) Nosocomiale Infecties in België, deel II: Impact op Mortaliteit en Kosten. КСЕ-раппорт 102А.
- ^ Quenon JL, Gottot S, Duneton P, Lariven S, Carlet J, Régnier B, Brücker G. Enquête nationale de prevalence des nosocomiales en France: Hôpital Propre (октябрь 1990 г.). BEH № 39/1993.
- ^ Comité Technologie de Nosocomiales (CTIN), Cellule инфекции nosocomiales, CClin Est, CClin Ouest, CClin Paris-Nord, CClin Sud-Est, CClin Sud-Ouest, с участием 830 проверенных таблиц. Enquête nationale de prevalence des nosocomiales, 1996 г., BEH n ° 36/1997, 2 сен. 1997, 4 с. Продолжить.
- ^ Lepoutre A, Branger B, Garreau N, Boulétreau A, Ayzac L, Carbonne A, Maugat S, Gayet S, Hommel C, Parneix P, Tran B pour le Réseau d'alerte, d'investigation et de эпиднадзор за нозокомиальными инфекциями (Raisin ). Deuxième enquête nationale de prevalence des nosocomiales, Франция, 2001 г., Национальное наблюдение за инфекционными заболеваниями, 2001-2003 гг. Institut de veille sanitaire, сен. 2005, 11 с. Продолжить.
- ^ Institut de veille sanitaire Enquête nationale de prévalence des nosocomiales, Франция, июнь 2006 г., Том 1 - Методы, результаты, перспективы, март 2009, ii + 81 с. Том 2 - Приложения, март 2009, ii + 91 с. Synthèse des résultats, Марс 2009, 11 с.
- ^ Institut de veille sanitaire Enquête nationale de prévalence des nosocomiales, Франция, июнь 2006 г., Vol. 1, Таблица 31, стр. 24.
- ^ Réseau REA-Raisin «Эпиднадзор за нозокомиальными инфекциями в реальной реанимации. Франция, результаты 2007 », Institut de veille sanitaire, сентябрь 2009 г., ii + 60 с.
- ^ Вассель, Ален «Раппорт о политической борьбе с нозокомиальными инфекциями», Office parlementaire d'évaluation des politiques de santé, июнь 2006 г., 290 стр. (III.5. Quelle est l’estimation de la mortalité attribuable aux IN?).
- ^ Лытикайнен О., Канерва М., Агте Н., Моттонен Т. и Исследовательская группа по проведению обследования распространенности. Национальное исследование распространенности нозокомиальных инфекций в финских больницах неотложной помощи, 2005 г. 10-й научный семинар Epiet. Маон, Менорка, Испания, 13–15 октября 2005 г. [плакат].
- ^ L'Italie scandalisée par "l'hôpital de l'horreur", Эрик Йожеф, Освобождение, 17 января 2007 г. (На французском)
- ^ Liziolia A, Privitera G, Alliata E, Antonietta Banfi EM, Boselli L, Panceri ML, Perna MC, Porretta AD, Santini MG, Carreri V. Распространенность нозокомиальных инфекций в Италии: результат исследования Ломбардии в 2000 году. J Hosp Infect 2003 ; 54: 141-8.
- ^ "Информационный бюллетень - Швейцарская кампания по гигиене рук" (На французском). Архивировано из оригинал (.doc) 30 сентября 2007 г.
- ^ Сакс Х., Питте Д. (2005). "Résultats de l'enquête nationale de prevalence des nosocomiales de 2004 (snip04)". Swiss-NOSO (На французском). 12 (1): 1–4. Архивировано из оригинал 11 ноября 2007 г.
- ^ а б «Английское национальное точечное исследование распространенности инфекций, связанных с оказанием медицинской помощи, и использования противомикробных препаратов, 2011 г.» (PDF). Агентство по охране здоровья. Архивировано из оригинал (PDF) 8 декабря 2015 г.. Получено 28 ноября 2015.
- ^ «Смертоносные больничные инфекции ЧЕТВЕРТИ, поскольку персонал борется с супербактериями». Daily Mirror. 24 октября 2018 г.. Получено 2 декабря 2018.
- ^ Клевенс, Р. Монина и др. "Оценка связанных со здоровьем инфекций и смертей в больницах США, 2002 г." Отчеты об общественном здравоохранении 122.2 (2007): 160–166.
- ^ Диагностика внутрибольничной инфекции (HAI) прогнозируется, что к 2023 году рынок достигнет 4386,6 млн долларов, при этом среднегодовой темп роста 7,6% в 2017–2023 годах, P&S Intelligence
- ^ Кадар Н (январь 2019). «Открытие заново Игнаца Филиппа Земмельвейса (1818-1865)». Являюсь. J. Obstet. Гинеколь. 220 (1): 26–39. Дои:10.1016 / j.ajog.2018.11.1084. PMID 30444981.
- ^ Поммервилль, Джеффри (2014). Основы микробиологии. Берлингтон, Массачусетс: Jones & Bartlett Learning. ISBN 9781449647964.
- ^ Wyklicky, H .; Скопец, М. (сентябрь – октябрь 1983 г.). "Игнац Филипп Земмельвейс, пророк бактериологии". Инфекционный контроль. 4 (5): 367–70. Дои:10.1017 / S0195941700059762. PMID 6354955. Архивировано из оригинал на 2008-04-04. Получено 2015-11-28.
внешняя ссылка
| Классификация | |
|---|---|
| Внешние ресурсы |
 Словарное определение нозокомиальный в Викисловарь
Словарное определение нозокомиальный в Викисловарь
